1. EFR , épreuves fonctionnelles respiratoires
C’est un examen qui aide à faire le diagnostic de certaines maladies respiratoires, à en évaluer la sévérité, à en surveiller l’évolution et l’efficacité des traitements.
Il n’y a aucune préparation particulière.
Evitez de fumer avant l’examen.
Certains médicaments, comme les bronchodilatateurs inhalés, doivent être stoppés avant l’examen.
Mangez léger, ne buvez pas trop.
Votre coopération au cours de cet examen est capitale.
L’examen est simple et indolore.
Un médecin ou une infirmière vous guidera pendant l’examen.
Vous porterez un pince-nez pour ne respirer que par la bouche.
Soit vous effectuerez l’examen simplement assis (spirométrie), soit vous serez dans une cabine transparente (pléthysmographie).
On vous demandera d’inspirer profondément pour remplir vos poumons, de retenir votre respiration, ensuite vous devrez souffler le plus vite et le plus fort possible à travers un embout buccal relié à un capteur. Cette manœuvre sera répétée plusieurs fois.
Ce test mesure la quantité d’air inspiré par vos poumons et la vitesse à laquelle vous allez expulser cet air.
On pourra vous demander de recommencer le test après avoir inhalé un médicament, afin d’apprécier l’éventuelle amélioration de votre fonction respiratoire avec ce traitement.
D’autres tests pourront être effectués : mesure des gaz du sang, test de transfert du monoxyde de carbone, test de broncho provocation, test d’effort…
Cet examen ne présente aucun risque lié directement ou indirectement à la méthode. Il dure entre 30 minutes et 1 h 30.
Les résultats vous seront expliqués immédiatement après l’examen ou au cours d’une prochaine consultation.
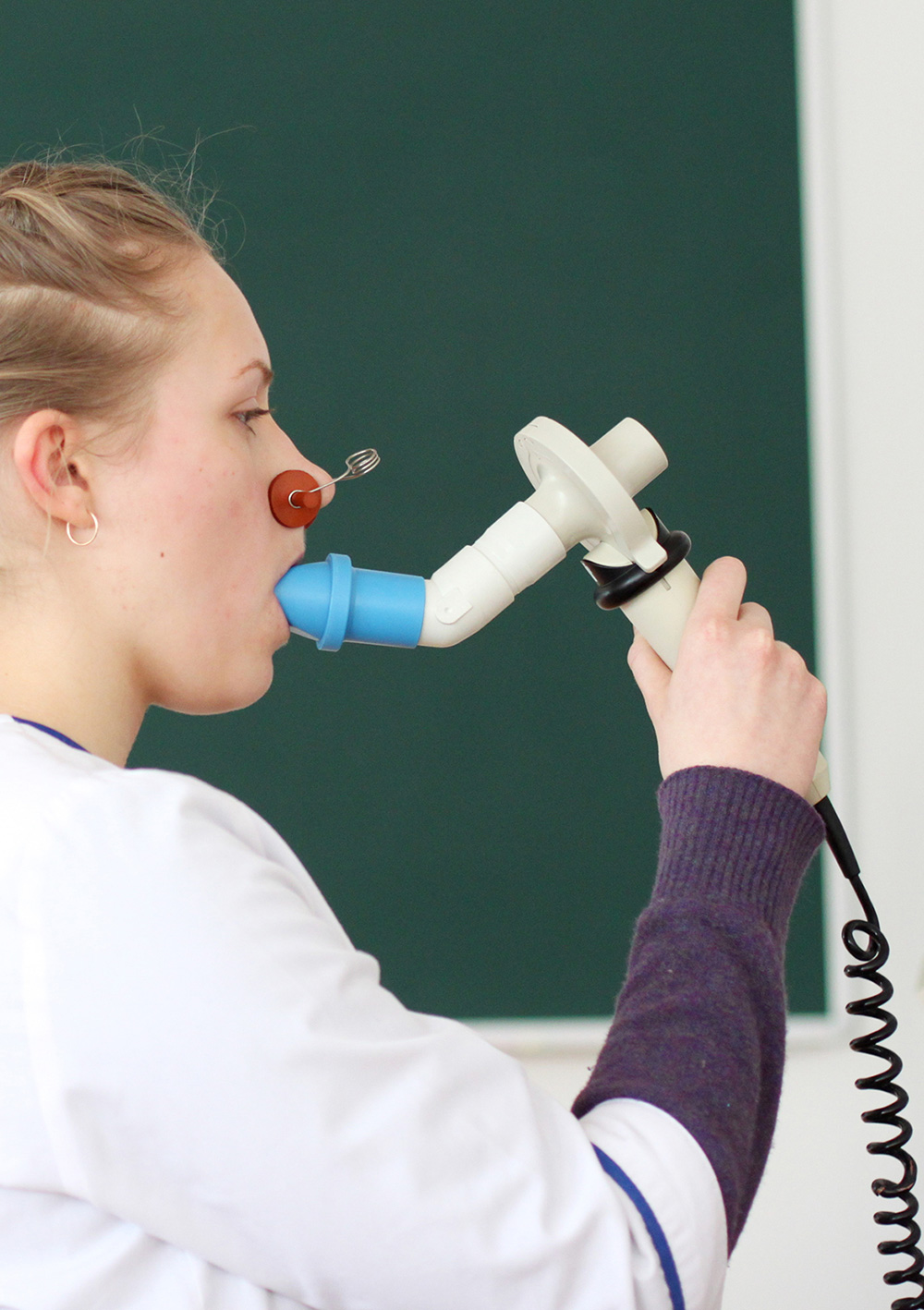

Définition VEMS
2. Radio thorax:
Examen de première intention devant une symptomatologie respiratoire.
3. Scanner thoracique:
C’est un scanner dont l’appareil est constitué d’un lit d’examen et d’un gros anneau dans lequel se trouve un tube à rayons X. Au lieu d’être fixe, cet anneau tourne autour du patient et, grâce à un système informatique puissant, des images sont obtenues. Ces images sont reproduites sur un écran d’ordinateur pour être étudiées.
Le scanner permet via des rayons X de créer des images de grande qualité afin de visualiser les structures vasculaires et ganglionnaires.
L’angio-scanner (scanner avec produit de contraste) du thorax, appelé aussi angio-scanner des artères pulmonaires, est un examen qui utilise les rayons X. Son principe consiste à acquérir des images en coupes fines des artères pulmonaires et des poumons. Dans la plupart des cas, un produit de contraste à base d’iode est injecté par voie intraveineuse pour améliorer la qualité des images obtenues.
Cet examen présente l’avantage de donner des informations très précises.
- Etudier la perméabilité des artères pulmonaires pour exclure ou confirmer une embolie pulmonaire,
- Rechercher des anomalies et malformations vasculaires pulmonaires.
Une attention particulière sera donnée à :
- La prise de Metformine (un médicament antidiabétique de type II),
- Une allergie prouvée au produit de contraste,
- Une insuffisance rénale sévère,
Si un produit de contraste doit être employé
- Une prise de sang est réalisée afin de vérifier le bon fonctionnement des reins.
- En cas d’allergie à l’iode, le patient devra suivre un traitement préventif pendant 2 à 3 jours avant l’examen.
- Le patient doit être à jeun durant les 4 à 6 heures précédant l’examen.

Le patient doit veiller à informer le médecin de ses antécédents médicaux et des médicaments qu’il prend.
Déroulement
- Cet examen dure généralement 10 minutes.
- Le patient est invité à s’allonger sur la table d’examen (sur le dos).
- Il est demandé au patient de rester immobile durant toute la procédure (pour cela un sédatif peut être administré).
- Dans certains cas, un produit de contraste à base d’iode est injecté dans une veine du bras ou de la main via un cathéter.
- Une fois l’examen terminé, il est conseillé au patient de boire pour éliminer totalement le produit de contraste.
- Une sensation de chaleur et l’impression d’avoir uriné peuvent être ressenties au moment de l’injection du produit de contraste.
- Le patient peut avoir un goût métallique dans la bouche suite à l’injection du produit de contraste
- Le scanner expose le patient à une quantité de radiations plus importante que celle délivrée lors d’une radiographie.
- Les personnes qui souffrent de claustrophobie peuvent ressentir de l’inquiétude à passer cet examen. Si c’est votre cas parlez-en avant votre examen.
4. Bronchoscopie ou fibroscopie bronchique:

La bronchoscopie, est un examen réalisé au moyen d’un endoscope, un appareil formé d’un tube souple et d’un oculaire à travers lequel le médecin peut voir les bronches (tuyaux qui permettent à l’air de parvenir du larynx aux poumons). Cet examen permet au médecin de procéder à une biopsie bronchique, à une biopsie transbronchique et/ou à un lavage broncho-alvéolaire.
Ces deux types de biopsie consistent à prélever au niveau des bronches un morceau de tissu d’une lésion jugée suspecte par le médecin. Le fragment prélevé est ensuite envoyé pour analyse dans un laboratoire d’anatomie pathologique.
Ces biopsies permettent :d’établir un diagnostic en cas de lésion suspecte ou de tumeur au niveau des bronches.
Le lavage broncho-alvéolaire consiste à injecter un liquide physiologique au niveau des bronches puis à le récupérer afin de mettre en évidence la présence d’un microbe (bactérie), d’une maladie de système (maladie inflammatoire de cause inconnue) ou d’une maladie professionnelle. Cet examen permet de vérifier la présence d’un agent extérieur responsable d’une atteinte des alvéoles pulmonaires (présence d’une bactérie ou d’un virus, présence de minéraux tels que l’amiante et les silices). Il peut également être proposé aux patients immunodéprimés (ex. : patients atteints du SIDA, patients greffés) atteints d’une infection opportuniste.
La prise de médicaments anticoagulants et/ou antiagrégants : cet examen présente en effet un risque d’hémorragie (saignement). Par conséquent, pour les patients prenant des médicaments anticoagulants et/ou antiagrégants, il sera nécessaire d’interrompre transitoirement le traitement. Cela permettra de réaliser l’examen dans de bonnes conditions.
Si un lavage broncho-alvéolaire est prévu : les patients présentant des difficultés respiratoires. En effet, suite à l’injection de liquide physiologique il sera temporairement plus difficile de respirer après l’examen.
Si vous prenez des médicaments anticoagulants ou de l’aspirine, prévenez le médecin.
Si vous êtes allergique aux produits anesthésiques, signalez-le également.
Soyez à jeun : ne rien boire ni manger durant les 8 heures qui précèdent l’examen.
Arrêtez de fumer pendant les deux ou trois jours précédant l’examen (vous tousserez ainsi beaucoup moins).
- L’examen dure généralement 30 minutes.
- Injection d’un sédatif au patient afin de le relaxer.
- Anesthésie de la gorge et des bronches au moyen d’un spray anesthésiant.
- Introduction de l’endoscope.
- Observation de l’ensemble du poumon à l’aide de l’endoscope (même si la lésion est localisée au niveau d’un seul côté du poumon).
- En cas de biopsie bronchique et/ou transbronchique : prélèvement d’un petit morceau de tissu au niveau de la lésion (fragment de 1 mm sur 1mm).
- En cas de lavage broncho-alvéolaire :
- Injection de liquide physiologique (3 injections de 50 ml, soit un total de 150 ml),
- Après chaque injection, le liquide physiologique est récupéré grâce à un système d’aspiration.
- Retrait de l’endoscope.
- Fin de l’examen.
Cet examen n’est pas douloureux.
Une fois l’examen terminé, il sera demandé au patient d’attendre 1/2 heure pour que les effets du sédatif disparaissent et pour surveiller le risque de saignement.
Le patient ne pourra reprendre son véhicule pendant toute la journée suivant cet examen.
Il sera demandé au patient d’éviter de faire des efforts importants (ex.: pas de sport) pendant toute la journée suivant l’examen.
Biopsies bronchique et transbronchique : parfois le diagnostic ne peut être établi après une première biopsie. Il faudra alors procéder à une autre biopsie. Si le patient était agité ou saignait trop lors de la première biopsie, cette seconde biopsie sera réalisée sous anesthésie.
Biopsies bronchique et transbronchique :
- Impression d’étouffement lors de l’endormissement de l’arrière de la gorge et des bronches,
- Risque de saignements,
- Parfois : toux,
- Température et hémoptysie (crachats de sang) durant les 24 à 48 heures qui suivent l’examen.
Lavage broncho-alvéolaire :
- Impression d’étouffement lors de l’endormissement de l’arrière de la gorge et des bronches,
- Toux (en effet, il est fréquent que tout le liquide physiologique injecté ne puisse être récupéré),
- Difficultés respiratoires,
- Température (fréquente en soirée et pendant la nuit) : car suite au lavage broncho-alvéolaire, des germes sont remis en suspension et sont réactivés pendant environ 24 heures.
Biopsies bronchique et transbronchique :
- Saignements (rarement car la prise d’anticoagulants et d’antiagrégants est vérifiée avant la réalisation de l’examen),
- Désaturation artérielle (diminution de la quantité d’oxygène transportée par les globules rouges au niveau des artères),
- Pneumothorax (peut survenir suite à une biopsie transbronchique).
Lavage broncho-alvéolaire :
- Température,
- Difficultés respiratoires. Celles-ci peuvent entraîner une réanimation (cela arrive très rarement car le taux d’oxygène est vérifié avant et pendant l’examen).
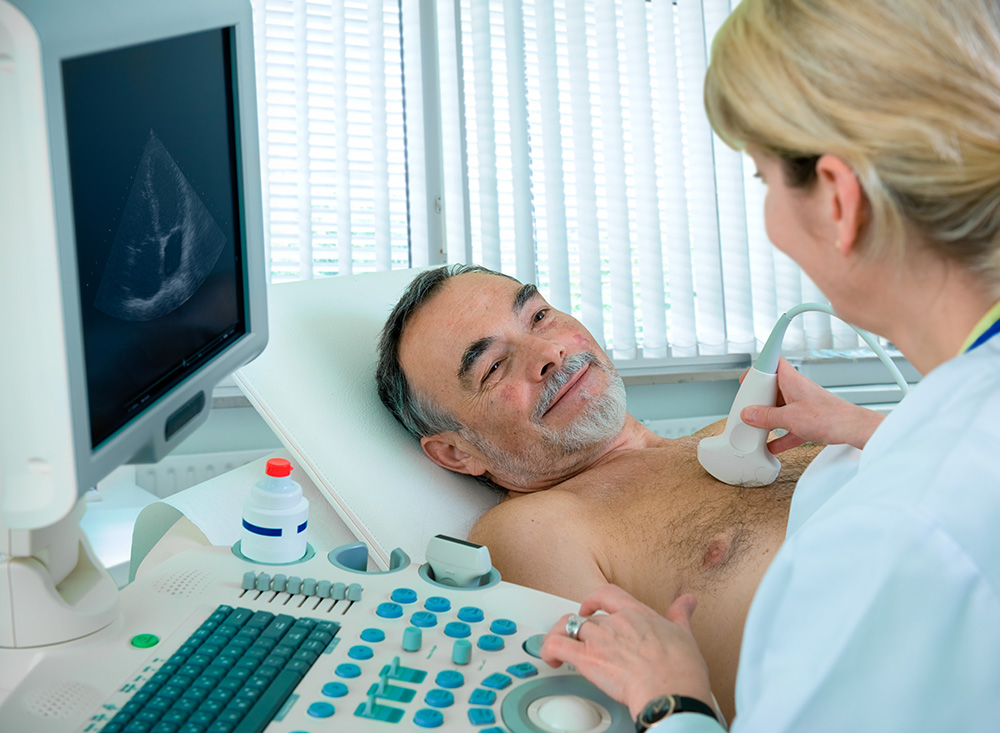
5. Échographie cardiaque :
L’échocardiographie est un examen au cours duquel il est fait appel à des ultrasons pour visualiser le cœur sous différents angles. Les ultrasons envoyés vers les tissus et vaisseaux sanguins sont émis et reçus par une sonde. De cette manière, on peut obtenir une image et des informations sur la structure du cœur ainsi que sur la vélocité et la direction des flux sanguins.
Grâce à cet examen, on peut notamment déterminer la fraction d’éjection du ventricule gauche, observer les hypo kinésies (diminution de la mobilité d’une paroi) et akinésies (absence de mobilité d’une paroi) de toutes les régions du cœur, déceler des problèmes éventuels aux valves. Le Doppler permet de visualiser les flux sanguins dans le cœur.
6. Bactériologie :
Mise en culture d’une expectoration
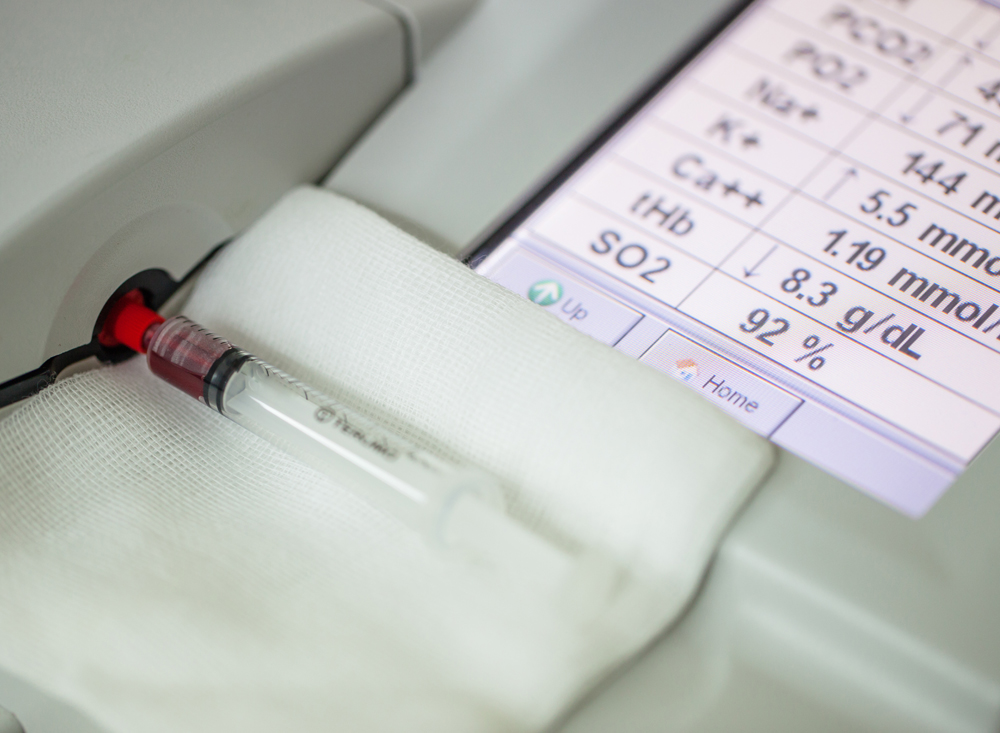
7. Gaz du sang (PH):
Le médecin est amené à vérifier les gaz du sang→ l’acidité, la pression de l’oxygène et du gaz carbonique.
Cet examen se réalise en prélevant du sang artériel au niveau du poignet (artère radiale) avec une aiguille et une seringue héparinée.
8. Oxymétrie nocturne:
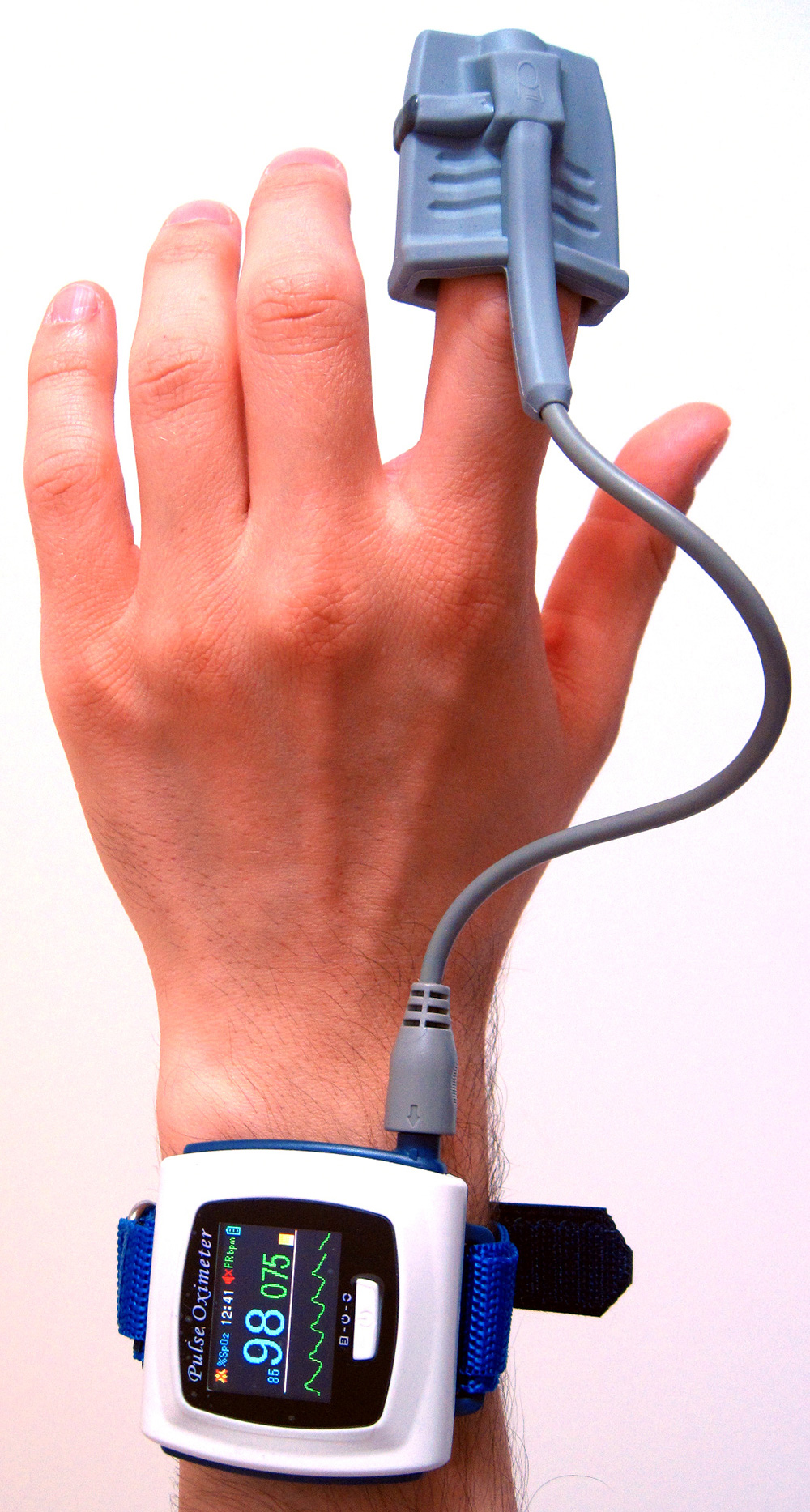
Cet examen permet mesurer le taux de saturation pendant minimum 8h c’est pour cette raison qu’il se déroule durant la nuit.
Il permet de vérifier vos besoins ou non en Oxygène.
cet examen est nécessaire pour avoir la convention INAMI en oxygène→ dans ce cadre il doit être réalisé une fois / an.
Le patient passe une nuit à l’hôpital, l’infirmière place un bracelet enregistreur autour du poignet relié à un doigtier (capteur) de mesure de saturation.
vous êtes également relié à un monitoring car cet examen se réalise sans oxygène mais l’infirmière doit rester attentive à vos éventuels besoins . Pendant la nuit elle peut être amenée à ajouter un peu d’oxygène si la désaturation est trop importante.
9. Test de marche:
Le kiné vous fait marcher 6 minutes et enregistre votre saturation en oxygène.
